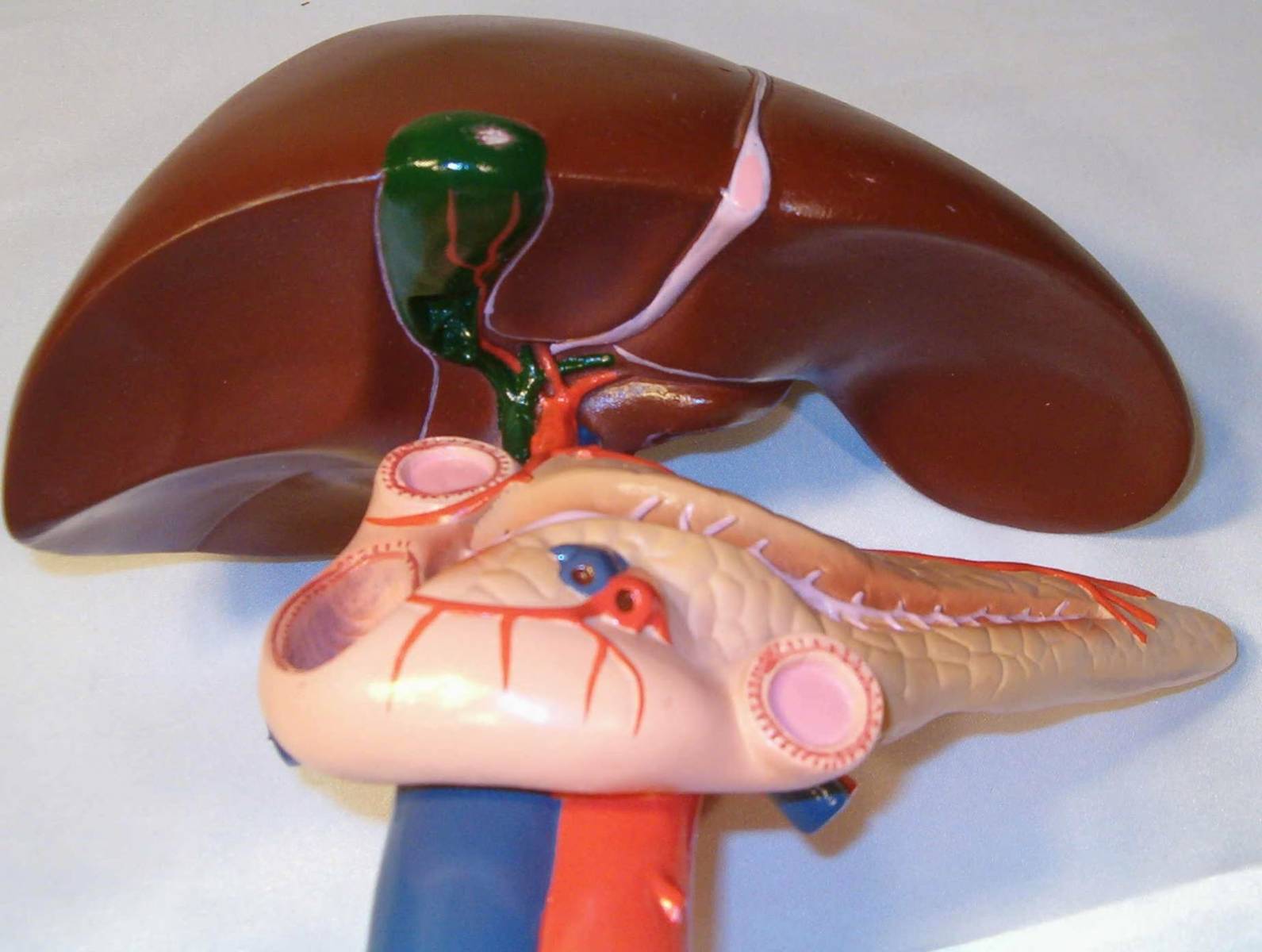
Хронический панкреатит — это весьма распространённая клиническая патология поджелудочной железы. Приступ хронического панкреатита обусловлен нарушением работы органа пищеварительной системы, что связано с дегенеративными и дистрофическими процессами во внешней и/или внутренней секреции поджелудочной железы. Причинно-следственным фактором возникновения панкреатического синдрома является острый рецидивирующий панкреатит, который после нескольких месяцев лечения может вызывать очередной приступ хронического панкреатита.
Основные причины и признаки хронического обострения
Одна из наиболее частых причин деструктивного нарушения работы поджелудочной железы — злоупотребление алкогольными напитками. Так, по статистике Всемирной организации здравоохранения, приступ хронического панкреатита в 50% случаев заболевания органа пищеварительной системы возникает людей, злоупотребляющих алкоголем. Около 20% клинической патологии — результат осложнений, связанных с желчнокаменной болезнью. К другим причинно-следственным факторам хронического воспаления органа пищеварительной системы можно отнести:
- наследственные или врожденные формы;
- физические повреждения, связанные с травмами, механическим воздействием;
- токсическое воздействие, вызывающее общее расстройство органов пищеварения;
- вирусное или грибковое поражение;
- результат осложнений после эндоскопического вмешательства.
Внимание! Отмечено, что приступ хронического панкреатита у мужчин встречается несколько чаще, чем у представительниц прекрасного пола.
Эта закономерность связана с некоторыми особенностями образа жизни, например, склонностью мужчин к употреблению горячительных напитков, неразборчивостью в питании и прочими факторами.
Каким же образом проявляют себя патологические симптомы, вызывающие активные приступы хронического панкреатита? Симптомы и признаки заболевания крупнейшей железы пищеварительной системы могут выражаться в следующем:
- болевой синдром в верхней части брюшной полости;
- боль в левом подреберье;
- боль под лопаткой с левой стороны;
- постоянные рвотные позывы.
В случае увеличения поджелудочной железы и при закупорке желчевыводящих протоков у больного наблюдается так называемая механическая желтуха, которая выражается в изменении цвета кожного покрова и глазных склер, приобретающих желтоватый оттенок. Нередко приступ хронического панкреатита провоцирует рвоту, которая носит частый и изнуряющий характер. Неустойчивый стул чередуется с запором. Кал может приобретать различные цветовые оттенки — от бледно-желтого до тёмно-коричневого. Отсутствие аппетита при болевом синдроме приводит к снижению массы тела. В среднем при обострении хронического панкреатита человек теряет 3 кг и больше. Если все перечисленные симптоматические признаки присутствуют при приступе хронического панкреатита, что делать в таких случаях? Естественно, лечение в домашних условиях при обострённом симптоме практически невозможно, следует обращаться за квалифицированной медицинской помощью.
Диагностика и способы лечения хронического панкреатита
Лишь после комплексного обследования, которое включает в себя различные способы диагностики, можно определяться с видом лечения. Комплексная функциональная диагностика предусматривает лабораторное исследование кала на предмет выявления стеатории, то есть содержания в нём непереваренного жира, а также исследования крови. Кроме того, существует метод дифференциальной диагностики, которая предусматривает взятие проб на ферментную активность секреции поджелудочной железы. Определение изменения размеров органа и структурное состояние паренхимы поджелудочной железы проводится при помощи ультразвукового исследования (УЗИ) и магнитно-резонансной томографии (МРТ). Для установления более точного диагноза необходимо обследование всей брюшной полости пациента с определением состояния желчевыводящих протоков. В зависимости от степени сложности состояния подбирается соответствующее лечение, это может быть традиционная консервативная терапия или хирургическое оперативное вмешательство. Традиционная терапия включает в себя медикаментозное воздействие, основанное на индивидуальном подборе соответствующих фармакологических комбинаций, и диетотерапию. Коррекция функционального нарушения органа пищеварительной системы предусматривает применение фармакологических групп препаратов, содержащих панкреатические ферменты, которые способствуют восстановлению поврежденных тканей поджелудочной железы. К таковым относятся:
- Панкреатин – препарат, содержащий ферментную составляющую, которая расщепляет органические соединения, жиры, углеводы, белки и прочие микроэлементы.
- Фестал – фармакологический препарат, компенсирующий недостаточность внешнесекреторной функции поджелудочной железы.
- Мезим форте – препарат, который восстанавливает внешнесекреторную функциональную недостаточность поджелудочной железы.
Следует учитывать, что при длительном лечении заболевания или при запущенном состоянии хронический панкреатит может привести к снижению количественного уровня инсулина в крови, который вырабатывает поджелудочная железа.
Внимание! Гормональный дефицит инсулина, участвующего в обменных процессах, может привести к развитию сахарного диабета, что значительно усложняет схему лечения.
Лечение хронического панкреатита хирургическим способом не способно полностью устранить дегенеративное нарушение поджелудочной железы. Показаниями к оперативному вмешательству являются следующие клинические проявления:
- стеноз главного протока или двенадцатиперстной кишки;
- плеврит или панкреатический асцит;
- тубулярное сужение общего желчевыводящего протока;
- внутреннее кровотечение в желчном протоке;
- портальная гипертензия.
Диетические рекомендации после обострения
Главным условием после обострения хронического воспаления поджелудочной железы является правильный выбор состава пищевых компонентов.
Совет! После снятия болевых симптомов рекомендуется на 1-2 дня полностью отказаться от употребления любого вида пищи. Голод необходим для восстановления секреторных функций поджелудочной железы.

Питание после приступа хронического панкреатита и в дальнейшем должно быть максимально щадящим для поджелудочной. Это позволяет избежать функционального перенапряжения органа. Предпочтение в диетическом питании следует отдавать углеводам и белкам. Овсяная каша, картофельное пюре, овощные протёртые супы и сухари из муки высшего сорта — это то, что необходимо человеку после обострения хронического панкреатита. Существует ряд ограничений по продуктовому набору. Категорически запрещены к употреблению в первые 2 недели после хронического приступа:
- сало;
- сыр;
- масло сливочное;
- мясные и рыбные продукты;
- молочные и кисломолочные продукты;
- яйца, морепродукты, бобовые.
После двухнедельного диетического «голодания» в дневной рацион можно вводить нежирные кисломолочные продукты, творог, омлет на пару, диетические сорта мяса (индейка, кролик, курица). Категорически запрещаются жареные, жирные и острые блюда. Известно, что клеточное восстановление поджелудочной железы невозможно, поэтому на протяжении всей жизни людям с хроническим панкреатитом запрещено употреблять:
- пшеничный и ржаной хлеб, сдобу;
- жирное мясо (гусь, утка, свинина; печень);
- вареный или жареный яичный желток;
- белокочанную капусту, редис, репу, баклажаны;
- виноград, бананы;
- шоколад, мороженое, варенье;
- крепкий чай, кофе, газированную воду;
- любые виды пряностей.

Следует значительно ограничить употребление алкоголя и полностью отказаться от курения. Употребление любых из вышеперечисленных продуктов может привести к повторному хроническому обострению поджелудочной железы. Кроме того, для предотвращения застойных процессов в желчевыводящих протоках и для нормализации работы желудочно-кишечного тракта необходим лечебный курс минеральной воды. Курс лечения минеральной водой может составлять от нескольких недель до полутора лет. Всю необходимую информацию можно получить у лечащего врача.
Следите за собой и будьте здоровы!